Содержание статьи
1. Как быстро срастается кость после перелома? Этапы заживления и сроки.
2. Реабилитация абилитация после переломов
Перелом - это серьезное повреждение костной ткани. Он требует не только своевременной фиксации, но и грамотного восстановления. Реабилитация после перелома - это сложный процесс, направленный на возвращение целостности и подвижности конечности. Успех зависит от правильно подобранного комплекса мероприятий и терпения. Крайне важно соблюдение всех рекомендаций.
Как быстро срастается кость после перелома? Этапы заживления и сроки.
Сращение кости проходит в несколько стадий. Полное сращение может занимать от нескольких недель до нескольких месяцев. Скорость и качество заживления зависят от множества факторов:- Локализация и вид перелома. Закрытые переломы без смещения срастаются быстрее открытых или оскольчатых, с повреждением мягких тканей и сосудов. Переломы в зонах с хорошим кровоснабжением (например, лучевой кости) заживают лучше, чем в областях с его дефицитом (шейка бедра, ладьевидная кость запястья). Переломы костей головы (черепа) или позвоночника относятся к тяжелым и требуют особого подхода в лечении и реабилитации.
- Возраст. Особое внимание уделяется реабилитации детей, так как у детской кости процессы регенерации проходят значительно быстрее (иногда в 2-3 раза), чем у взрослых и пожилых пациентов.
- Общее состояние здоровья. Наличие хронических заболеваний, таких как сахарный диабет, остеопороз, болезни щитовидной железы или сосудистые патологии, операции после инсульта серьезно замедляет консолидацию.
- Качество первой помощи и иммобилизации. Правильная фиксация (гипсом, ортезом) с самого начала предотвращает смещение отломков и создает условия для покоя.
- Соблюдение рекомендаций. Несоблюдение режима нагрузки и попытки раньше снять гипс самим пациентом - частая причина смещений и несращений.
- Питание. Достаточное поступление белка, кальция, фосфора и витаминов (особенно D и C) - важный фактор для построения новой костной ткани.
Три основных этапа заживления перелома:
- Стадия воспаления (катаболическая). Первые 5-10 дней.
- Стадия мягкой мозоли (репаративная). От 10 дней до 1-1.5 месяцев.
- Стадия твердой мозоли и перестройки кости (ремоделирования). От 1-2 месяцев до нескольких лет.
Сроки сращения
Индивидуальны для каждого пациента. Окончательное решение о снятии фиксации, начале нагрузок и возможности вернуться к привычному ритму жизни, спорту или работе принимает врач. Ориентировочные сроки сращения:- Пальцы кисти/стопы (включая восстановление мелкой моторики) - 3-4 недели
- Лучевая кость - 4-5 недель
- Кости запястья - 6-8 недель (в среднем, часто дольше)
- Лодыжки - 6-8 недель
- Кости голени - 8-12 недель
- Надколенник - 4-6 недель
- Шейка бедра (часто требует хирургическое вмешательство -остеосинтез или эндопротезирование) - 6 месяцев
- Ключица - 3-5 недель
- Плечевая кость - 4-6 недель
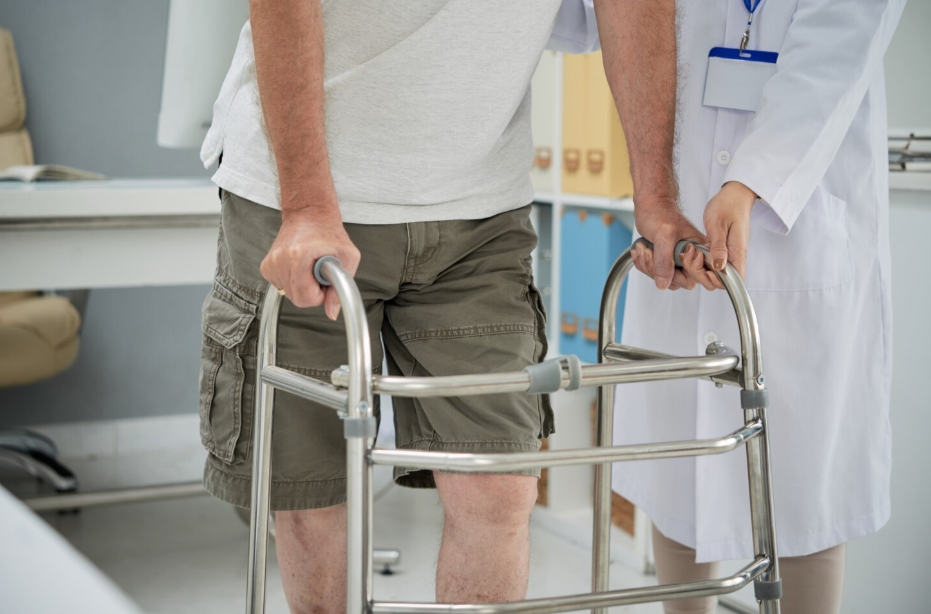
Как начать ходить?
Возвращение к ходьбе после перелома костей ноги один из самых волнительных и ответственных этапов восстановления. Этот процесс требует терпения и времени, чтобы избежать осложнений, таких как повторная травма, хроническая боль или развитие неправильной походки. Важно. Начало ходьбы должно происходить только после разрешения лечащего врача-травматолога или ортопеда. В зависимости от сложности перелома и состояния пациента, врач даст индивидуальные рекомендации в том числе по выбору средств опоры (костыли, трость), и определит, можно ли начать тренировки ходьбы.- Подготовка к первому шагу (первые дни после снятия гипса или шины).
- Фаза дозированной нагрузки с опорой.
- Полный отказ от опоры.
Реабилитация абилитация после переломов
Основная задача восстановительного периода - вернуть функцию поврежденной конечности, устранить последствия длительной иммобилизации (атрофии мышц, контрактур сустава, отека) и избежать осложнений. Реабилитационная программа всегда должна включать индивидуальный подход и различные направления. Она состоит из:- Физиотерапия.
- Лечебная физкультура (ЛФК).
- Массаж.
- Правильное питание.
Физиотерапия
Физиотерапия напрямую связана с реабилитацией после перелома. Ее назначают как во время иммобилизации, так и после снятия гипса. Она воздействует на глубокие ткани, ускоряя естественные процессы заживления, и помогает достаточно быстро и комфортно восстановить функцию конечности. Физиотерапия:- Ускоряет процесс сращения кости и регенерации тканей.
- Снижает боль и воспаления.
- Улучшает кровообращение и лимфодренаж.
- Уменьшает отек и скованность.
- Улучшает трофику кости.
- Предотвращает развитие мышечной атрофии.
- Подготавливает мышцы и суставы к нагрузке.
- Прием врача-травматолога-ортопеда:
- Прием врача-физиотерапевта (реабилитолога):
- В физиотерапии применяют современные методы реабилитации. Такие как:
- Ультразвуковая терапия (УЗТ) и Ультразвуковая стимуляция
- Ускорение рассасывания и профилактика грубых рубцов. Помогает размягчить плотную костную мозоль и спайки в области сустава.
- Уменьшение отека и улучшение лимфодренажа.
- Снятие болевого синдрома.
- Улучшение кровообращения в зоне воздействия, что способствует питанию костной и мышечной ткани.
- Высокоинтенсивная лазерная терапия (суставы)
- Глубокое обезболивание. Блокирует болевые рецепторы и стимулирует выработку эндорфинов.
- Мощное противовоспалительное действие. Подавляет медиаторы воспаления в синовиальной оболочке сустава, где риск воспаления сильно повышен.
- Стимуляция регенерации хряща.
- Снятие мышечного спазма вокруг сустава.
- Магнитно-волновая терапия (МВТ)
- Активация обмена веществ в кости. Повышает активность остеобластов срастания кости, ускоряет минерализацию костной мозоли.
- Улучшение микроциркуляции. Расширяет микрососуды, увеличивая приток кислорода и питательных веществ к зоне повреждения.
- Уменьшение отека и воспаления.
- Снятие боли.
- Провести сеанс можно даже через повязки, гипс или ортез, что значительно помогает в период иммобилизации, особенно при тяжелых переломах. Эксперты отмечают, что это наиболее подходящий метод на раннем этапе.
- Текар-терапия
- Глубокое прогревание. Увеличение кровообращения и лимфотока на глубинном уровне, что идеально для борьбы с хроническим отеком и улучшения трофики травмированной зоны.
- Стимуляция мышечного тонуса. Борется с выраженной атрофией мышц, подготавливая их к активным занятиям.
- Уменьшение боли и скованности в суставах.
- Повышение эластичности связок и мягких тканей, что позволяет безопасно увеличивать амплитуду движений.
- Ускорение вывода продуктов метаболизма и уменьшение фиброза.
Лечебная физкультура (ЛФК)
Активный компонент восстановления после любого перелома. Необходим, чтобы полностью восстановить силу, выносливость, подвижность суставов (особенно голеностопного, коленного, тазобедренного) и координацию. Что включают тренировки:- Сначала пассивная разработка с помощью инструктора или самим пациентом. Терапевт может порекомендовать и поможет выбрать программу для домашних занятий. Упражнения выполняют в положении лежа или сидя, чтобы снять нагрузку с спины и верхних конечностей, если они не задействованы.
- Следующий этап – выполнение регулярных упражнений в щадящем режиме без осевой нагрузки. Подъемы ног, сгибание/разгибание в колене, голеностопе плечевом суставе, отведения ноги/руки в сторону и т.д. Рекомендуется начинать с малого количества повторений. Цель - укрепить мышцы, начиная с легких движений.
- Применяется ортопедическая поддержка: использование ортезов (голеностопных, коленных) или специальной обуви по рекомендации врача. Они обеспечивают стабильность, предотвращают неправильные движения и дают чувство защищенности на первых этапах ходьбы.
- Со временем нагрузка увеличивается. Физическая культура направлена на полное восстановление тела. Силовые для укрепления конкретных групп мышц, координационные и балансовые для профилактики падений, растяжка для эластичности связок и мышц, дозированная ходьба, занятия не специальных тренажерах и т.д.
Массаж
Массажные процедуры (сначала щадящие, затем более глубокие) помогают разогнать остаточный отек, улучшают кровоснабжение поврежденной зоны, уменьшают мышечный гипертонус и способствуют рассасыванию рубцовых тканей.Рациональное питание и образ жизни.
Скорость восстановления кости зависит не только от типа перелома, но и от ресурсов организма.- Питание продолжает играть ключевую роль. Тут кости получают основные строительные материалы. Необходимо пересмотреть свой рацион и включить в него продукты, богатые необходимыми веществами для завершения процесса сращения кости и поддержания здоровья опорно-двигательной системы. Подробнее о необходимых продуктах:
- Полезная физическая активность, такая как спортивная ходьба, плавание. Заниматься нужно регулярно.
- Полноценный сон.
- Отказ от вредных привычек (курение замедляет регенерацию и негативно влияет на процесс заживления).
- Выполнение всех предписаний врача.